Женские детородные органы – это уникальная система, в которой постоянно происходят сложные процессы. Небольшая «фабрика» работает слаженно и точно, чтобы человеческий род не прекратился на земле.
Женское влагалище служит надёжной защитной стеной от различных патогенных микроорганизмов. Собственная микрофлора, состоящая из полезных бактерий и кислотная среда, напоминают сильных воинов, охраняющих город. Как только во влагалище попадает «незнакомец», система моментально запускает механизм.

Нередко первым сигналом патологии становятся белые пенистые выделения у женщин. Они являются результатом работы репродуктивных органов, нацеленной на борьбу с патогенными микробами. Чтобы понять весь механизм защиты, важно разобраться в том, какова природа естественного вагинального секрета.
Возможные заболевания
Очень часто пенистые выделения у женщин – признак инфекции наружных или внутренних половых органов. Чаще всего такой симптом возникает при трихомониазе и бактериальном вагинозе, реже – при кандидозном вагините – молочнице.
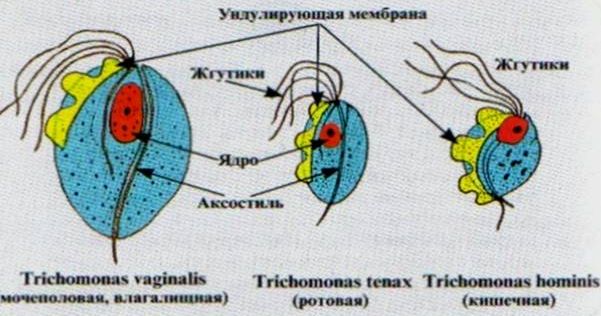
Трихомониаз
Трихомониаз (трихомоноз) – мочеполовая инфекция, распространенная среди представительниц прекрасного пола. Согласно данным ВОЗ, ею заражено до 10% населения планеты. Ежегодно новые случаи заболевания регистрируются у 170 млн. человек.
Возбудитель инфекции – влагалищная трихомонада. Она передается от больного человека к здоровому во время незащищённого сексуального контакта и поселяется на слизистой половых путей. Если типичной локализацией трихомонад у мужчин можно назвать мочеиспускательный канал, предстательную железу и семенные пузырьки, то у женщин обычно происходит воспаление уретры и влагалища.
Инкубационный период заболевания 7-30 дней. Типичными симптомами инфекции у представительниц прекрасной половины человечества становятся:
- выделения пенистого характера;
- зуд, жжение, рези в области мочеиспускательного канала и влагалища;
- гиперемия вульвы;
- боль во время и спустя несколько минут после мочеиспускания;
- дискомфорт, болезненность во время полового акта;
- иногда – боли внизу живота.
Выделяют две формы заболевания – острую и хроническую. При первичном заражении развивается острый трихомониаз, сопровождающийся яркой клинической симптоматикой. Выделения из половых путей обильные, пенящиеся жёлтые или зеленоватые, с неприятным гнилостным запахом. Часто заболевание сочетается с другими ЗППП (гонореей, хламидиозом, гарднереллезом) ввиду общих путей заражения.
Если трихомониаз не был вовремя диагностирован, а больной не были оказаны необходимые лечебные мероприятия, заболевание переходит в хроническую форму. На этом этапе зуд, болезненность и другие патологические симптомы уменьшаются, объем выделений сокращается. Пациентка чувствует себя гораздо лучше, но патологический процесс в ее мочеполовой системе продолжается.
Хронический трихомониаз опасен не только своим скрытым течением, способствующим распространению инфекции, но и высоким риском развития осложнений. Чаще всего у женщин развивается трихомонадный сальпингоофорит, который в конечном итоге приводит к необратимому бесплодию.
Бактериальный вагиноз
Бактериальный вагиноз (в литературе также упоминается термин гарднереллез) – вторая по частоте встречаемости причина пенистых выделений. Вызывается заболевание не воспалительным процессом во влагалище, а значительным нарушением соотношения «полезной» и «вредной» микрофлоры половых органов. При этой патологии физиологический уровень лактобактерий, в норме составляющий до 95% биоценоза влагалища, критически снижается и замещается условно-патогенными микроорганизмами – анаэробами и гарднереллами.
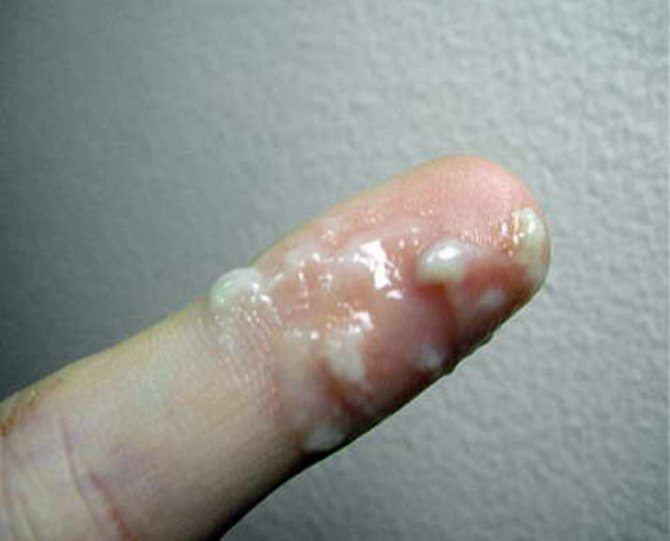
Творожистый секрет при развитии молочницы
Белые кремообразные выделения, зуд в зоне влагалища — именно такие симптомы в 70% случаев указывают на молочницу. Данное заболевание вызывается грибками рода Candidae. Эти микроорганизмы считаются условно патогенными, поскольку постоянно обитают на слизистых половых органов. Размножаться им не позволяет кислая среда, которую во влагалище создают лактобациллы и бифидобактерии. Однако под воздействием определенных факторов баланс нарушается. Среди них можно отметить:
- снижение иммунитета;
- частую смену половых партнеров;
- простудные заболевания;
- синтетическое нижнее белье;
- присутствие в рационе сладостей и кондитерских изделий;
- стрессы;
- авитаминоз;
- курение.
За короткий промежуток времени выделения приобретают творожистую консистенцию, становятся обильными. Женщину начинает преследовать неприятный кислый запах в интимной зоне. Ближе к вечеру клиническая картина обычно дополняется ноющими болями в нижней зоне живота.
Общее описание
После полового созревания в женском организме происходят изменения: нормализуется месячный цикл, регулярно появляется менструация. За 6−12 месяцев перед началом месячных и в последующем в течение всего репродуктивного возраста до наступления менопаузы женщину сопровождают выделения из влагалища.
Во время отсутствия критических дней женщины у себя могут наблюдать прозрачные выделения в виде слизи. Их основу составляют:
- Микрофлора, которая состоит из различных микроорганизмов, 90% из них занимают полезные молочнокислые бактерии, они поддерживают баланс биоценоза в половых органах, но вот 10% — это болезнетворные: грибки, энтеробактерии, бактероиды, стафилококки.
- Отмершие ткани эпителия.
- Секрет, который продуцируется железами влагалища.
Если баланс по каким-то причинам нарушается, то начинают появляться бактериальные болезни, одним из признаков развития заболеваний являются пенистые выделения у женщин с запахом или без него.
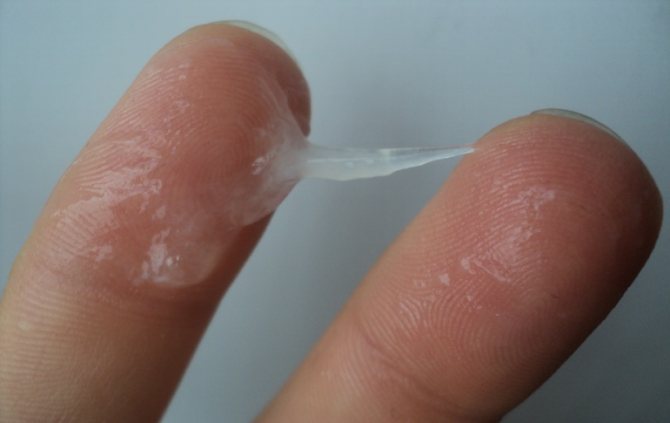
В нормальном состоянии организм выделяет приблизительно 5 мл естественного жидкого секрета в день. Его объем может увеличиться перед месячными, после них, а также при овуляции. Эта жидкость требуется для увлажнения и защиты от микробов, а при овуляции она помогает передвижению сперматозоидов.
Допускаются прозрачные выделения без выраженного запаха, имеющие однородную консистенцию и не сопровождающиеся неприятной симптоматикой. Если отмечается обратная ситуация — появляется запах, добавляется жжение и зуд во влагалище, повышается количество слизи, консистенция становится неоднородной, пузырчатой, с примесями или творожистой, имеет непривычный оттенок, то все говорит о развитии патологии.
Пенящиеся выделения у женщин бывают зеленого, желтого, белого, коричневого цвета, с запахом и без, могут напоминать пену или пузыриться, быть скудными и обильными, густыми и водянистыми. Все зависит от патогенного фактора, который активизировал этот механизм. У женщин причины пенистых выделений имеют патологический или физиологический характер.
Защитная функция выделений
Влагалище – своеобразная граница, защищающая органы от инфекции. Неправильное подмывание, незащищенный половой контакт, применение агрессивных моющих средств, несоблюдение правил санитарии – все это приводит к попаданию агрессивной микрофлоры во внутренние органы.
Влагалищный секрет – рубеж, защищающий организм.
Состав секреции из влагалища, следующий:
- клетки эпителия;
- естественная микрофлора;
- слизь;
- лейкоциты;
- молочная кислота.
Когда иммунитет силен, условно-патогенная микрофлора влагалища не позволяет бактериям снаружи неконтролируемо размножаться, а секрет затрудняет их движение вглубь тела. Лейкоциты – клетки-убийцы, которые уничтожают бактерии, а молочная кислота тормозит рост бактериальной и грибковой инфекции. В норме в организме любого человека живет множество микроорганизмов, но они находятся под контролем иммунной системы.

Иногда прием антибиотиков приводит к сбою в организме. Часть нормальной микрофлоры влагалища гибнет, при попадании посторонних возбудителей внутрь их рост уже ничто не сдерживает. В надежде защититься организм производит секрета больше, чем обычно. Визуально это выглядит, как слизь с естественным запахом и цветом.
Продуцируют секрет гормоны, поэтому гормональный сбой часто становится причиной увеличение количества секреции. Аналогично воздействует на слизь ослабление иммунитета.
Возможные патологии
Довольно часто пенистые выделения у женщин без запаха или с запахом являются первым симптомом заражения внутренних или внешних половых органов. Как правило, эта симптоматика появляется при кандидозе, вагинозе, трихомониазе.
Трихомониаз или трихомоноз
Это мочеполовое заболевание очень распространено среди женщин. По статистике ВОЗ, носителем этой инфекции являются более 15% всех жителей планеты. Каждый год новые случаи заражения отмечаются у 180 миллионов человек.
Возбудителем заболевания является трихомонада, которая передается от зараженного человека к здоровому при половом акте и находится на слизистых половых органов.
Инкубационное время составляет 2−4 недели. Типичными признаками инфекции у женщин являются:

- рези, жжение, зуд в районе влагалища и мочеиспускательных путей;
- пенистые выделения;
- болевые ощущения при мочеиспускании;
- гиперемия вульвы;
- боли снизу живота;
- болезненность и дискомфорт при сексуальном контакте.
Выделяют хроническую и острую форму этой болезни. Во время первичного инфицирования появляется острый трихомоноз, который сопровождается выраженными клиническими симптомами. При этом у женщин выделения пенистые, белые, зеленые или желтоватые, с гнилым запахом. Зачастую болезнь отмечается на фоне иных ЗППП (гарднереллез, хламидиоз, сифилис) из-за общего пути инфицирования.
Если трихомониаз своевременно не выявлен и пациенту не оказано требуемое лечение, то болезнь приобретает хроническую стадию. При этой форме заболевания зуд, болевые ощущения и иные клинические симптомы стихают, количество выделяемой слизи снижается. Женщина начинает себя чувствовать намного лучше, однако инфекционный процесс в половых органа продолжается.
Хроническая форма опасна как своим скрытым прохождением, распространяя инфекцию, так и значительным риском появления серьезных осложнений. Как правило, у женщин появляется трихомонадный сальпингоофорит, который в результате приводит к бесплодию.
Гарднереллез или бактериальный вагиноз
Это еще одна причина появления пенистых выделений. Вызывается болезнь не процессом воспаления половых органов, а нарушением баланса «патогенной» и «полезной» микрофлоры во влагалище. Во время этого заболевания физиологическое количество лактобактерий, которое в норме должно составлять до 90% биоценоза, значительно понижается, замещаясь патогенными организмами — гарднереллами и анаэробами.
К основным причинам развития этого заболевания относятся:

- бесконтрольное использование антисептиков, антибиотиков и других противомикробных препаратов;
- перенесенные заболевания мочеполовой системы;
- фоновые патологии (диспластические и метапластические процессы во влагалище);
- нарушение месячного цикла, гормональный дисбаланс;
- применение оральных контрацептивов;
- использование спирали.
Как проводят диагностику?
В связи с тем, что пенистые выделения могут являться следствием не одного расстройства, очень важно провести точную диагностику. И только после этого приступать к лечению. Итак, бактериальный вагиноз обычно определяют по таким клиническим критериям:
- Однородные серо-белые выделения.
- pH влагалища превышает значение 4,5.
- Характерный запах тухлой рыбы (либо выраженный, либо при добавлении реактива).
- Микроскопическое исследование показывает нарушение состава флоры влагалища.
Если совпадают хотя бы 3 критерия, то врач не без основания назначает углубленный анализ мазка, взятого из влагалища.
В странах Европы и СНГ для выявления дисбактериоза применяют методы Nugent и Хэй-Айсон. Каждый из них имеет свои особенности, но комплексное исследование дает более точный результат.
Если же пенистые выделения у женщин без запаха, то медики в первую очередь подозревают трихомониаз.
Материалом для анализа также выступает мазок с поверхности влагалища, а выполняют диагностику с помощью таких методов:
1. Исследуют неокрашенный препарат:
- рассматривают материал под микроскопом сразу после взятия мазка;
- если болезнь имеет выраженную форму, то результат получают очень быстро.
2. Исследуют окрашенный препарат:
- применяют метиленовый синий;
- точность составляет 40-60%.
3. Молекулярно-биологические анализы (ПЦР и NASBA):
- наиболее эффективные и достоверные методы;
- не требуют дополнительных подтверждений.
4. Культуральное исследование:
- выполняют посев бактерий;
- применяют при слабовыраженных симптомах как первичный анализ.
Некоторые врачи полагают, что трихомониаз широко распространился по причине отсутствия достоверных методов диагностики в прошлом. Однако современная медицина позволяет установить данное венерическое заболевание с высокой точностью, что способствует и выбору правильного лечения.
Способы диагностирования
Какие-либо количественные и качественные изменения выделений обязаны являться поводом для визита к врачу, в этом случае — венерологу или гинекологу. Тем более это относится к выделениям с неприятным запахом.
Опровергнуть или доказать появление заболевания, а также выявить точную причину выделений можно при помощи комплексного диагностирования:
- Визуальный осмотр стенок матки и влагалища. Обильные выделения белого цвета отлично визуализируются возле задней стенки матки.
- Осмотр внешних половых органов. Дает возможность увидеть отечные и гиперемированные участки.
- Сбор анамнеза. Отдельное внимание гинеколога обязано направляться на связь развития симптоматики болезни с вероятными причинами (наличием ослабленной иммунной системы, лечение антибиотиками, незащищенный половой акт и т. д. ).
- Микроскопия мазка с окрашиванием по Граму используется для дифференцирования чувствительных и стойких к воздействию кислот патогенных микроорганизмов — дает возможность точно определить возбудителя в 50% случаев.
- Неокрашенная микроскопия (может производиться почти тут же после взятия мазка) — этот способ обследования используется лишь при выраженном и остром заболевании.
- ПЦР — молекулярное обследование, которое основано на определении цепочек генетического материала собранного возбудителя в системном кровотоке. Имеет высокую эффективность, совершенно безопасно и не потребует подтверждающих анализов.
- Бактериологическое обследование. В основе находится посев полученного биологического материала на питательную среду для последующего выращивания болезнетворных микроорганизмов, определения их разновидности и стойкости к различным антибиотикам. Применяется во время стертой симптоматики инфекционной болезни.
Когда кремообразные выделения норма
У здоровой женщины бели выделяются регулярно и своевременно. Они не пахнут, имеют беловатый цвет и слизистую консистенцию. Присутствие кремообразных сливочных выделений – это нормальное состояние, необходимое женскому организму. Их вырабатывает специальная железа.
Сохраняя баланс между патогенными и полезными микроорганизмами, белый секрет выполняет очищающую функцию, освобождает влагалище от эпителиальных клеток и патогенных микроорганизмов, защищает от инфицирования.
За свое состояние можно не беспокоиться в случаях, когда белые кремообразные выделения без запаха наблюдаются редко, не содержат сгустков, гноя и примесей крови. Обычно они носят скудный характер и не раздражают слизистую влагалища. Женщины не испытывают неудобств, не знают, что такое зуд, раздражение, покраснение, боль и дискомфорт в половых органах. Обнаружить такой секрет можно только при осмотре нижнего белья, когда остается небольшое пятнышко.
В день должно выделяется около 1 ч. лож. Количество зависит от возраста, морального и физического состояния, уровня гормонов, регулярности половой жизни. У молодых девушек кремовые выделения обильнее, чем у женщины. Это связано с тем, что у взрослых гормональный фон уже сформирован, а в юном возрасте еще нет. На консистенцию влияет и менструальный цикл. Густые обильные выделения белого цвета обычно наблюдаются после месячных. До наступления регул бели имеют скудный характер.

После овуляции
Образование кремообразных белых выделений может быть связано с овуляцией. Яйцеклетка выходит из фолликула примерно на 12–16-й день менструального цикла. На его месте образуется желтое тело. Временная железа формируется для защиты половой клетки и ее возможного оплодотворения в шейке матки.
Появление выделений в середине цикла связано с выработкой большого количества слизи, имеющей вязкую консистенцию. Часть секрета проникает внутрь влагалища, после чего выводится наружу.
При беременности
После успешного оплодотворения яйцеклетка перемещается в матку. При ее имплантации мелкие сосуды повреждаются, что вызывает слабое кровотечение и появление небольшого количества слизи. В таких случаях вагинальный секрет незначительно меняет цвет, приобретает красноватый, коричневый или бежевый оттенок.
В этот период в нижней части живота могут ощущаться боли. В течение суток выделения должны вернуться к обычному белому цвету, а неприятные ощущения пройти. Если этого не произошло, возможно развитие гинекологических и инфекционных заболеваний.
Белые кремоподобные выделения без запаха и зуда появляются в первую неделю после состоявшегося зачатия. Это является вариантом нормы и свидетельствует о том, что процесс протекает как положено. Но если появились примеси крови, ощущаются напряжение и боли в животе, обращайтесь к врачу. Такие симптомы характеризуют состояние, предшествующее выкидышу.
После полового акта
К появлению белых, как крем, выделений в период, когда девушка только начинает половую жизнь, можно относиться спокойно. Так организм приспосабливается к мужской микрофлоре и защищается от непривычных для него изменений. После адаптации все нормализуется.

Много белей со сгустками женщина может обнаружить в первые часы после незащищенного полового акта. В сперме содержится белок. Попадая в кислую среду влагалища, он сворачивается и приобретает творожистую структуру без запаха.
При прерванном половом акте и после использования презерватива кремовой слизи выделяется меньше. Если женщина не предохранялась, влагалище самоочищается от спермы. После секса появляются небольшие сгустки белого или желтоватого оттенка.
При применении лекарств
Выделяющиеся непахнущие бели, похожие на крем, считаются нормой при употреблении женщиной препаратов для профилактики гинекологических заболеваний, а также содержащих искусственный или натуральный прогестерон. Их назначают для стабилизации менструального цикла и при угрозе прерывания беременности.
Во время месячных
Нет поводов для беспокойства, когда густые бели идут в последние дни месячных. Обычно это розовые или светло-коричневые кремообразные выделения. Иногда отмечаются примеси крови. Это связано с тем, что в данный период матка очищается.
Одновременно повышается свертываемость крови и замедляется процесс ее вытекания наружу. Если заметили темную слизь или плохо пахнущие густые выделения в первый день месячных и перед началом менструального цикла, незамедлительно обращайтесь к врачу. Это плохой признак, особенно когда он проявляется в сопровождении других симптомов и на фоне ухудшения самочувствия.
Еще интересней:
Эхоструктура не изменена что это значит
Лечение и профилактика
После определения точной диагностики инфекционного возбудителя гинеколог начинает разрабатывать индивидуальную систему лечения, которая значительно будет зависеть от определенного возбудителя, сопутствующих заболеваний, степени инфицирования внешних половых органов.
Одним из лучшим препаратов для лечения трихомониаза уже очень долгое время считается Метронидазол. Причем местные формы препаратов малоэффективны, поскольку не могут полностью избавиться от инфекции. Используют таблетки для перорального использования. Доза и длительность терапии рассматривается гинекологом в индивидуальном порядке.
Во время вагиноза лечение, как правило, основано на приеме Клиндамицина и Метронидазола. Сочетание этих лекарственных средств дает возможность успешно удалить чрезмерное количество патогенных организмов. Метронидазол подавляет появление нуклеиновых кислот в возбудителе заболевания, а Клиндамицина блокирует образование белка. Помимо этого, в схему терапии вагиноза может входить назначение:
- витаминных комплексов;
- заживляющих и укрепляющих препаратов;
- использование лактобактерий.
Основа лечения молочницы — антимикотики. Они могут использоваться как вагинально, так и перорально. Препараты могут использоваться следующие:

Важно: Местные препараты для лечения кандидоза, в основе которых находится растительное или минеральное масло, могут повреждать презервативы. Во время терапии нужно применять иной способ контрацепции или ненадолго отказаться от половых актов.
Кроме того, женщины обязаны соблюдать назначения врача, относительно диеты (исключить из рациона свежую сдобу и сладости) и образа жизни (соблюдение личной гигиены и использование удобного нижнего белья из натуральных материалов). Для укрепления иммунитета используются растительные адаптогены, витаминные комплексы.
Какие-либо выделения из влагалища с запахом либо без — это повод понаблюдать за работой организма. Не нужно стесняться этой проблемы. Сегодня способы лечения неспецифических болезней влагалища безопасны и дают возможность добиться требуемого эффекта в короткие сроки.
Обильные пенистые выделения у женщин свидетельствуют о том, что в половые органы попала инфекция, в результате чего была нарушена микрофлора. Причины такой проблемы могут быть разными: слабый иммунитет, прием медикаментозных препаратов, сбои в работе эндокринной системы, нарушение правил личной гигиены. Все это позволяет патогенам атаковать организм. Если инфекция проникнет в полость матки, может развиться воспаление эндометрия.

Причины возникновения выделений
- Нарушение норм интимной гигиены.
- Выделения с запахом может возникнуть при незащищённом половом акте, в котором один из партнёров является носителем инфекции.
- Наличие беременности. У женщин в положении часто происходят скачки уровня гормонов. А это в свою очередь провоцирует появление неприятных выделений.
- Приём антибиотиков. Поскольку подобные препараты убивают не только отрицательные, но и положительные бактерии, то в результате того, что иммунитет подорван, появляются грибки, которые затем перерастают в молочницу.
Описание и характеристика
Основу слизистых выделений составляют:
- вырабатываемый половыми железами секрет;
- отмерший эпителий;
- 95 процентов полезных молочнокислых бактерий;
- 5 процентов условно патогенных микроорганизмов.
Нарушение такого баланса приводит к тому, что появляются пенистые выделения из влагалища. Если они имеют неприятный запах, непривычный оттенок, творожистую консистенцию с пузырьками, примесями, сопровождаются дискомфортом, это указывает на развитие заболевания.
Профилактика бактериального вагиноза
Есть несколько обязательных условий, чтобы уберечься от таких инфекций:
- Наличие постоянного партнёра, которому вы абсолютно доверяете.
- Табу на случайные половые связи, но если случай был, то обязательно использование презерватива.
- Белые выделения с кислым запахом можно ликвидировать, если своевременно обратиться к специалистам (урологу, гинекологу) в случае малейшего подозрения на наличие болезни.
Из статьи вы узнали, что обильные творожистые выделения без или с неприятным запахом могут указывать на наличие таких проблем, как молочница или бактериальный вагиноз. И при малейшем подозрении на эти болезни нужно обращаться к квалифицированным специалистам. По внешнему осмотру, а также после сдачи необходимых анализов они назначат адекватное лечение. Помимо этого, выделения с запахом можно устранить, прибегнув к народным способам лечения причины заболевания.
Регулярные бели из влагалища являются признаком полноценной работы женского организма. По их консистенции, объему и структуре судят о состоянии здоровья репродуктивной системы. Кремообразные выделения наблюдаются часто. Если они прозрачны и без запаха, не стоит тревожиться, но к любым изменениям необходимо относиться серьезно. Грань между признаком болезни и нормой очень тонка.
Густые, как крем, белые выделения могут быть одним из симптомов прогрессирующей патологии.

Наиболее частые причины появления
Женские выделения с запахом и дискомфортом обычно характерны для ряда заболеваний половой сферы. Бактериальный вагиноз и трихомониаз – самые распространенные из них.
Основные симптомы вагиноза:
- грязно-серые или желтые обильные выделения;
- запах тухлой рыбы из влагалища;
- зуд вульвы;
- наличие комочков в секрете.
Симптомы усиливаются при отсутствии лечения, менструациях и занятиях сексом.
Причинами, вызвавшими вагиноз, могут быть:
- несоблюдение личной гигиены;
- травмы половых органов (когда стенки влагалища даже при наличии микротрещин будут уязвимы к микробам);
- внутриматочная спираль;
- половой акт без презерватива;
- длительное ношение гигиенической прокладки или тампона;
- использование обычного мыла (оно содержит щелочь, которая, уничтожая полезные бактерии, вызывает кожные раздражения и воспаления).
Пенистые выделения могут появиться при гормональных колебаниях во время беременности, климакса, овуляции.
Одним из частых венерических заболеваний является трихомониаз, возбудитель которого – влагалищная трихомонада – проникает в организм, вызывая обильные выделения, жжение в мочеиспускательном канале, покраснение половых губ. Кроме вышеуказанных признаков наблюдаются тянущая боль в животе, волдыри и язвы на слизистой поверхности влагалища.
Латентный период может продолжаться до двух недель. За это время ткани эпителия становятся рыхлыми из-за выделяемого трихомонадами фермента, в них проникает большое количество бактерий и продуктов их жизнедеятельности, что может привести к поражению верхних половых путей. Распространение инфекции может достичь брюшной полости.
Обычно трихомониаз можно подхватить от полового партнера, но встречаются случаи, когда к нему приводит грубое нарушение правил личной гигиены. Также возможно заражение плода во время прохождения через пораженные трихомонадами родовые пути. Человек может быть и просто носителем инфекции.
В случае нерационального лечения недуг переходит в хроническую форму. Больной испытывает небольшой дискомфорт, могут иметь место половые расстройства. Трихомонады обладают большой выживаемостью в человеческом организме, отравляя его выделяемыми продуктами и снижая иммунитет. Считается, что они способствуют развитию диабета, аллергических реакций, мастопатии и даже раковых опухолей. Также может развиться сальпингоофорит, приводящий к бесплодию.
Реже подобного рода выделения характеризуют молочницу, другими симптомами которой являются выделения белого цвета с характерным кислым запахом, зуд вульвы и промежности, резь при мочеиспускании, боль при интимных контактах. Кандидозу способствуют избыточное количество углеводов в рационе, диабет, прием антибиотиков, болезни хронической природы, беременность, ношение ВМС, нижнее белье из синтетики, низкокачественные прокладки и тампоны.
Чтобы выявить причины возникновения пенистых выделений, необходимы:
- гинекологический осмотр;
- анализы мазков;
- культуральное исследование (самый дорогостоящий, но точный метод);
- посев микрофлоры на специальную среду с выявлением возбудителя.
Профилактические меры от пенистых выделений
Полностью обезопасить себя от проникновения инфекции в организм не может ни одна женщина, но меры профилактики не будут лишними. Для того чтобы минимизировать риск появления этого неприятного и опасного симптома и не допустить развития серьезного заболевания, необходимо:
- регулярно посещать гинеколога (не менее одного раза в год);
- соблюдать правила личной гигиены;
- при менструации не носить гигиеническую прокладку или тампон дольше времени, указанного в инструкции;
- иметь защищенный секс или акты с одним партнером;
- исключить случайные половые связи.
При соблюдении этих нехитрых правил можно максимально обезопасить себя от проникновения в мочеполовую систему инфекций и появления пенистых выделений или более серьезных последствий.
Способы лечения
Так как патологические выделения могут быть следствием различных недугов, постановка диагноза должна быть безошибочной. Составляется индивидуальный план терапии, которая зависит от возбудителя болезни, степени поражения половых органов, сопутствующих недугов.
К лечению пенистых выделений необходим комплексный подход: антибактериальная, медикаментозная терапия, витамины, растворы для омывания половых органов, спринцевания влагалища, применение мазей, кремов, свечей. Это так называемые внутренние и наружные способы терапии.
При подтверждении венерического заболевания лечиться нужно обоим партнерам. Курс терапии назначается и носителям трихомонад.
Если длительное время из половых путей выделяется пенистая жидкость, не лишним будет сдать дополнительные анализы.
Укрепление иммунитета и диета при болезни
Чтобы комплексное лечение быстро дало свой результат, нужно позаботиться и о своём иммунитете. Для его поддержания замечательно подойдёт такая настойка из следующих ингредиентов:
- айва – 1 шт.;
- вишня свежая – 2 стакана;
- вода чистая кипячёная – 8 стаканов;
- лимон среднего размера – 1 шт.;
- чеснок – 10 зубчиков;
- яблоки среднего размера – 10 шт.
Айву и яблоки нужно натереть на средней тёрке. Шкурку при этом не нужно срезать. Из вишен необходимо убрать косточки, а сам плод размять в кашицу. Чеснок очистить от шелухи и выдавить при помощи чесночницы либо натереть на мелкой тёрке. Лимон разрезать пополам и максимально выжать из него сок. Все составляющие перемешать и залить 500 мл кипятка. Дать возможность настояться не менее получаса. Затем отфильтровать полученный напиток для иммунитета и принимать ежедневно по 100 мл.
Средства для внутреннего приема
Белые пенистые выделения лечат в зависимости от поставленного доктором диагноза. К внутренним способам лечения относятся прием антибиотиков и витаминных препаратов, народных средств на основе меда, лука, чеснока, употребление настоев и отваров – ромашки, зверобоя, шалфея. Восстановить здоровую микрофлору поможет и применение лактобактерий и препаратов на их основе.
При трихомониазе лечение проводят противопротозойными препаратами, иногда одного курса терапии бывает недостаточно, чтобы полностью избавиться от недуга.
Как такие выделения убрать самостоятельно
В домашних условиях можно использовать народные средства в качестве дополнения к медикаментозному лечению для увеличения его эффективности (но ни в коем случае не самостоятельно).
- При дисбактериозе влагалища используют тампоны, смоченные в отваре ромашки (1 ст.л. сухой травы залить 1 стаканом кипятка и дать настояться 30 минут). Тампоны хорошо смачивают и помещают во влагалище на 30-40 минут дважды в день. Также ромашковый отвар можно использовать в виде ванночек.
- Эфирное масло чайного дерева является известным противогрибковым средством, поэтому может быть вспомогательным средством при лечении молочницы. 5 капель масла разводят в 50 мл воды и проводят спринцевание. Длительность лечения – 3-4 дня.
- Для восстановления кислой среды во влагалище народная медицина советует использовать тампон, смоченные в кефире раз в 2 дня.
Если неприятный запах не покидает вас на протяжении суток и более (если сопровождается болью в животе и жжением во влагалище – еще раньше), стоит обратиться к врачу. Первым на очереди является гинеколог, который выпишет направление на анализы или направит к венерологу, эндокринологу или онкологу при необходимости.
Наружные средства для лечения
Выделения без запаха отличают трихомониаз от вагиноза. При норме и патологии желтые выделения могут быть как признаком трихомониаза, так и симптомом вагиноза, который можно излечить с помощью наружной терапии.
Успешно справляются с болезнью вагинальные суппозитории, обработка половых органов антисептическими растворами. Во избежание пересушивания влагалища и появления возможных воспалений не стоит слишком часто спринцеваться ромашкой, корой дуба, шалфеем.

Белые кремообразные выделения перед месячными
Секрет перед наступлением менструации становится достаточно обильным. Гинекологи объясняют такое явление снижением количества гормонов в организме. С другой стороны, чрезмерное выделение секрета часто указывает на проблемы со здоровьем. Поэтому женщина должна уметь отличить патологию от нормы.
В первом случае кремообразные выделения сопровождаются кислым запахом, зудом и жжением в зоне половых органов. Иногда о патологии сигнализируют прожилки крови в слизи. При появлении перечисленных симптомов следует обратиться к гинекологу. Лучше не откладывать визит в дальний ящик.
Признаки заражения
Только у 30 % людей с трихомониазом наблюдаются какие-либо симптомы. У большинства мужчин признаки не проявляются. Однако у некоторых мужчин может быть временное раздражение внутри пениса, легкое жжение после мочеиспускания или эякуляции.
Симптомы трихомониаза чаще встречаются у женщин. К ним относятся:
- вагинальные выделения: зеленые, желтые, сероватые;
- едкий вагинальный запах;
- зуд внутри или вокруг влагалища;
- боль во время интимного контакта;
- дискомфорт и жжение во время мочеиспускания.
Некоторые люди с симптомами болезни узнают о ней не сразу, а в течении трех последующих недель, но могут и значительно позже. Симптомы могут проявляться и беспокоить на протяжении длительного времени, а без лечения инфекция может тревожит и годами.

Трихомониаз не может быть диагностирован только на основе только симптомов, поскольку может протекать и без них. Врач должен взять у пациента анализы и сделать тест, с помощью которого подтвердить или опровергнуть заражение. Иногда используют компьютерную диагностику, однако ее результат не всегда можно считать надежным.
При беременности трихомониаз может быть более пагубным для женщины и ее плода. Инфекция провоцирует ранние роды, а ребенок может родиться недоношенным и низким весом. Если у вас есть подозрение на заболевание и вы планируете выносить младенца, пройдите лечение перед зачатием, чтобы не подвергать опасности его жизнь. Лекарства можно принимать до трех месяцев беременности, чтобы не оказывать негативного воздействия на плод.








