Если в течение долгого времени женщина не может забеременеть естественным путем, то ей показана стимуляция овуляции. Цель подобной стимуляции заключается в обеспечении нормального роста и созревания фолликулов. В дальнейшем из них должна выйти полноценная, готовая к оплодотворению яйцеклетка. Для стимуляции используют гормональные препараты, которые позволяют обеспечить все необходимые условия.
Главная цель стимуляции овуляции — заставить организм произвести больше пригодных для оплодотворения яйцеклеток.
Показания и противопоказания к стимуляции овуляции
Стимуляцию овуляции для планирования беременности рекомендуют в таких случаях:
- поликистоз яичников;
- длительный прием комбинированных оральных контрацептивов, который осложнился угнетением функции яичников;
- чрезмерное количество мужских половых гормонов в крови пациентки;
- чрезмерная худоба женщины;
- повышенная чувствительность к стрессам;
- синдром хронической усталости;
- синдром истощенных яичников;
- недостаточность или другие нарушения работы гипоталамо-гипофизарной системы.
На сегодняшний день стимуляцию яичников назначают только тем парам, которые активно живут половой жизнью, не предохраняясь, в течение года, и при этом не могут самостоятельно зачать ребенка.
Стимуляцию яичников для планирования зачатия не проводят при:
- мужском факторе бесплодия;
- воспалительных заболеваниях органов репродуктивной системы;
- непроходимости маточных труб;
- возрасте пациентки старше 36 лет.
Важно понимать, что каждый случай — индивидуален
, и в некоторых ситуациях врачи все же рекомендуют стимуляцию яичников для наступления беременности несмотря на наличие противопоказаний. При этом они учитывают результаты дополнительных исследований и индивидуальные особенности пары.
Хотите узнать больше о технологии ЭКО?
Вы обратились по адресу! ЭКО — это наша специализация!
Условия для проведения манипуляции
Для осуществления стимулирования овуляции одного только желания мужчины и женщины недостаточно, необходимо чтобы врач видел итоги предварительных исследований. Среди них: результаты мазков, взятых у обоих партнеров, анализов на ВИЧ, гепатит, сифилис, другие инфекции половых органов (герпес, трихомонады, уреплазмы, хламидии).
Предварительно мужчина должен исследовать сперму на исключение мужского бесплодия. Спермограмма в обязательном порядке должна быть свежей и не имеет значения, есть ли у мужчины дети (рожденные ранее), поскольку бесплодие может появиться на любом этапе жизни. Перед назначением препаратов врач должен проанализировать состояние яичников и проходимость маточных труб путем осмотра их на УЗИ аппарате.
Если до этого женщина пользовалась спиралью, делала аборты, операции и переносила осложненные роды, то дополнительно назначается гистероскопия. Осмотр специальным прибором позволяет исключить недостатки развития эндометрия, наличие полипов и спаек всего, что может спровоцировать отсутствие овуляции.
Этапы медицинской процедуры стимулирования беременности:
- В данном случае речь идет об использовании препарата Клостилбегит. Приступать к началу лечения необходимо с 5-го дня менструального цикла. Если же используются препараты гонадотропина, то стимуляцию начинают на 2-й день цикла, а заканчивают спустя 10 дней терапии.
- Через три дня после процедуры врач проводит ультразвуковое исследование. С этого момента контроль на аппарате УЗИ женщина будет проходить каждые 2 дня, пока фолликулы не вырастут до 2-2,5 см.
- Затем женщине вкалывают хорионический гонадотропин (ХГЧ) для того, чтобы запустить процесс овуляции. В норме это должно произойти через 24 часа после укола. Гинеколог также определяет наиболее благоприятные сроки для зачатия.
Если беременность после трех курсов стимуляции Клостилбегитом так и не наступила, то следует еще раз провериться и попробовать другие методы лечения.
Подготовка к стимуляции овуляции при планировании беременности
Перед стимуляцией яичников для планирования беременности паре предстоит пройти ряд обследований.
К основным из них относятся:
- общеклинические анализы крови и мочи — показывают общее состояние организма;
- биохимический скрининг — позволяет оценить работу некоторых внутренних органов;
- коагулограмму — для оценки работы свертывающей системы крови;
- мазки на флору — для исключения воспалительных заболеваний половой сферы;
- спермограмму — для исключения мужского фактора бесплодия;
- гистеросальпингографию — чтобы убедиться в проходимости маточных труб.
Кроме того, женщине следует проверить гормональный фон и пройти ультразвуковой осмотр.
Из гормональных анализов для планирования беременности следует проверить:
- тироидную панель;
- уровень пролактина;
- концентрацию мужских половых гормонов.
Проверять уровень гормонов следует дважды, а то и трижды.
Это необходимо по нескольким соображениям. Во-первых, нужно исключить ошибку со стороны лаборатории. Во-вторых, уровень гормонов непостоянен, и может отличаться значительными колебаниями. В-третьих, нельзя торопиться с диагнозами — халатное обследование может привести к диагностической ошибке и необоснованному лечению.
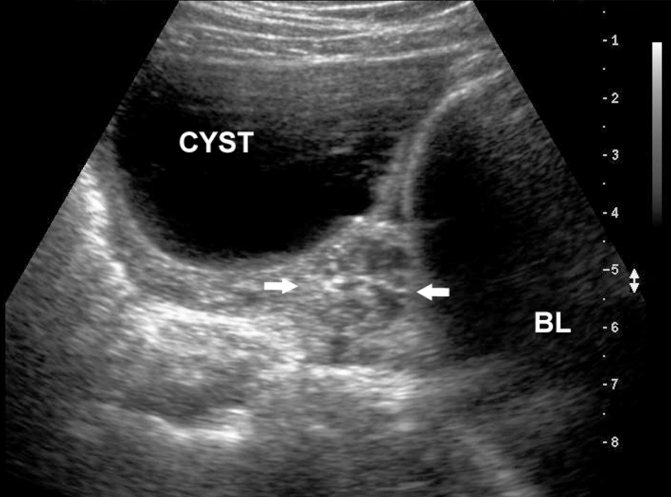
Ультразвуковой осмотр, а именно фолликулометрия, необходима для точного обнаружения проблемы и установки ее причины.
Первое УЗИ рекомендуют делать на 8 – 10 день цикла, повторное — через 2 – 3 дня. Осмотры повторяют до подтверждения факта наличия или отсутствия овуляции.
В ходе фолликулометрии при планировании беременности гинеколог может получить такие данные:
- фолликулы не развиваются, овуляция отсутствует;
- фолликулы развиваются, но регрессируют, не дорастая до размера доминантного. Овуляция отсутствует;
- доминантный фолликул формируется, но не дорастает до нужных размеров. Овуляция отсутствует;
- на месте доминантного фолликула образовываются функциональные кисты, которые рассасываются в течение одного менструального цикла. Овуляция отсутствует;
- формируется доминантный фолликул, который разрывается. После выхода яйцеклетки появляется желтое тело.
Если врач обнаружил какой-либо из этих фактов, кроме последнего, женщине, скорее всего, потребуется стимуляция яичников.
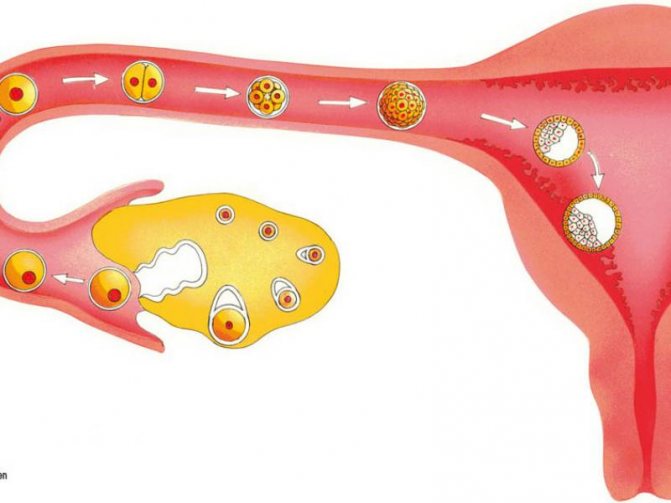
Почему нет овуляции
Овуляция в организме женщины должна проходить каждый месяц. Это естественный процесс, который необходим для зачатия ребенка. Если она отсутствует, либо протекает с нарушениями, то беременность наступить не может.
На процессе овуляции сказываются разнообразные факторы. Чаще всего сбои овуляторного цикла происходят под влиянием гормонов. К основным причинам отсутствия овуляции относят:
- Заболевания органов малого таза. Они могут иметь инфекционную природу, сопровождаются воспалительной реакцией организма.
- Дефицит массы тела. Если вес взрослой женщины менее 48 кг, то половые гормоны вырабатываются с нарушениями. Это сказывается на овуляции, которая просто прекращается.
- Перенесенное эмоциональное потрясение.
- Избыточный вес.
- Заболевания щитовидной железы.
- Прием оральных контрацептивов в течение длительного времени.
- Чрезмерные физические нагрузки.
- Рацион питания, перенасыщенный химическими добавками.
Если овуляция отсутствует по вине внешних факторов, например, из-за длительного стресса, то достаточно устранить их, чтобы цикл нормализовался. Когда причиной становятся нарушения гормонального фона, необходима медикаментозная коррекция. Проводится она под постоянным контролем врача, самостоятельно «стимулироваться» нельзя, это может быть опасно!
Выбор метода стимуляции овуляции
На сегодняшний день применяют два основных протокола стимуляции овуляции при планировании беременности — повышающий протокол минимальных доз и понижающий протокол высоких доз. Каждый из них имеет собственные показания и противопоказания к применению.
Повышающий протокол минимальных доз
В этом случае стимуляция начинается с минимальных доз, постепенно повышая количество принимаемых лекарств до получения нужного эффекта. Основные преимущества схемы — крайне низкий риск развития синдрома гиперстимуляции яичников и многоплодной беременности.
Стартовую дозу препаратов определяют по таким показателям:
- возраст пациентки;
- данные клинической картины, анамнеза жизни и заболевания;
- результаты ультразвукового мониторинга;
- концентрация фолликулостимулирующего гормона в крови.
Как правило, начальная доза ФСГ составляет 50 – 100 МЕ. Этой дозы достаточно, чтобы овуляция наступила у 70 – 80% женщин. В остальных случаях дозу повышают на 50 мг каждые пять – шесть дней, сопровождая процесс лечения УЗИ-мониторингом.
Как только будет зафиксирован рост фолликулов, увеличение дозы прекращают, а назначенный препарат вводят ежедневно.
После достижения нужной дозировки пациентке показано ежедневное УЗИ с целью контроля роста фолликула и оценки состояния слизистой оболочки матки. Как только диаметр фолликула составит 18 мм, а толщина эндометрия — 8 мм, применяют триггер овуляции — препарат, который будет способствовать выходу яйцеклетки из фолликула. Половой контакт рекомендуют через 42 часа после последней инъекции.
Понижающий протокол высоких доз
Эту схему предпочтительнее применять в таких случаях:
- возраст пациентки старше 35 лет;
- уровень фолликулостимулирующего гормона в крови на второй – третий день цикла более 12 МЕ/л;
- после перенесенной операции на яичниках, радио или химиотерапии;
- объеме яичников менее 8 см. куб.;
- олигоменорее;
- вторичной аменорее.
Основной недостаток методики — относительно высокий риск развития синдрома гиперстимуляции яичников и многоплодной беременности.
Начальная доза ФСГ становит 150 – 200 МЕ. Если на 5 – 6 сутки должный эффект не достигнут, дозировку повышают на 50 МЕ. Если наблюдается одновременное созревание трех и более фолликулов, дозу снижают в два раза.
Как и в предыдущем протоколе, созревание фолликулов в яичниках отслеживают при помощи ежедневного УЗИ.
Как только размер фолликулов достигнет 14 мм, рекомендуют совершить половой акт.
В дальнейшем врач назначает препараты для поддержки лютеиновой фазы и возможного зачатия с помощью препаратов прогестерона. Уровень хорионического гонадотропина в крови проверяют через две недели. Если беременность наступила, все препараты отменяют постепенно, в течение недели.
Процесс стимуляции
Для проведения стимуляции яичников необходимо дождаться начала менструального цикла. С этого дня начинают отсчет дней самого цикла. Как правило, для процедуры применяют медикаментозные препараты, например, Кломифен. Его назначают с 3 по 7 дни цикла в определенных дозах. Затем на УЗИ ведут контроль и наблюдение роста фолликул.
Когда 1-2 из них созрели, в середине цикла в период овуляции проводят уколы гонадотропина. Данное вещество вызывает овуляцию. Аналогичным образом действуют и гормональные медикаменты. На период овуляции врач рекомендует ежедневно проводить половые акты, либо через день с сопутствующим приемом во 2-й фазе цикла лекарственного препарата Дюфастон. В том случае, если во время стимуляции формируются кисты яичников, лечение останавливают на 3-4 месяца с пересмотром доз препаратов. Однако не следует отчаиваться раньше времени, не теряйте надежд и боритесь дальше!
Сколько раз можно повторять стимуляцию
Согласно рекомендациям Всемирной организации здравоохранения, повторять стимуляцию яичников больше шести раз нецелесообразно. Если в течение полугода беременность не наступила, пару нужно обследовать с целью выявления других причин бесплодия.
Кроме того, стимуляция, если поводить ее часто снижает овариальный резерв, а это грозит истощением яичников, ранним климаксом. Уменьшение количества первичных фолликулов снижает шансы женщины забеременеть после выявления причины бесплодия.
Негативные последствия
Однако в природе заложено так, что каждая женщина уже изначально имеет определённое количество яйцеклеток. Их количество не изменяется с годами. В связи с этим стимуляция овуляции различными медицинскими препаратами может не привести к положительному результату, а, наоборот, усугубить ситуацию. В таких случаях, к негативным последствиям можно отнести:
- истощение резерва яйцеклеток после процедуры стимулирования яичников,
- болевые ощущения в самих яичниках.
Прежде чем соглашаться на процедуру стимулирования необходимо проконсультироваться с врачом и обсудить все последствия, которые могут возникнуть после лечения.
Как повысить эффективность стимуляции
Первое, что нужно сделать, чтобы повысить вероятность забеременеть — отказаться от вредных привычек. Алкоголь и курение не только повышают вероятность развития пороков у плода, но и негативно влияют на функцию яичников. Как результат — возможность забеременеть резко снижается.
Также нужно пересмотреть режим дня. Оптимальная длительность сна — 8 – 9 часов.
В течение дня следует чередовать периоды труда и отдыха, избегать чрезмерных физических и психоэмоциональных нагрузок. Если избежать стрессов полностью невозможно, нужно постараться пересмотреть свое отношение к ним.
Очень важно правильно питаться. В рационе должны преобладать свежие фрукты и овощи, нежирное мясо, жирная рыба, молочные продукты. Нужно постараться испытывать только положительные эмоции, ведь психоэмоциональное состояние влияет на весь организм в целом.
Схемы и препараты: краткий обзор
Для проведения процедуры стимуляции использую гормональные препараты:
- На основе гонадотропинов: мочевые – полученные из очищенной и обработанной женской мочи и рекомбинантные – получают генно-инженерным способом, они не содержат биологических примесей. Эти медикаменты обычно применяют при стимуляции суперовуляции в коротком протоколе ЭКО, но по назначению врача возможно их использование и для естественного оплодотворения.
- Клостилбегит и его аналоги – используется для зачатия естественным путем.
- Препараты ХГЧ.
- Препараты прогестерона.
Выбирать конкретный препарат для каждого этапа стимуляции будет не женщина, а ее лечащий врач. Несмотря на сходный механизм воздействия, каждое из средств имеет свои особенности.
Только опытный врач сможет учесть все необходимое для грамотного подбора препарата.
Пурегон
Гонадотропный препарат, стимулирует выработку половых гормонов и помогает фолликулам вырасти до нужных размеров. Благодаря этому препарату овуляция наступает в середине менструального цикла.
Принимается на второй день после начала менструаций под строгим контролем врача. Продолжительность приема в среднем составляет десять дней.
Меногон
Особенность этого препарата – повышение выработки в организме женских гормонов. Благодаря восполнению ФСГ и ЛГ фолликулы начинают расти и развиваться нужным образом. Дополнительно средство влияет и на эндометрий матки – он начинает утолщаться и расти, готовясь к зачатию и вынашиванию плода.
Данный препарат необходимо принять на второй день менструального кровотечения. Длительность курса назначает доктор, в течение периода приема необходимо несколько раз пройти УЗИ для отслеживания реакции яичников.

Прегнил, Хорагон, Профази, Гонакор
Это препараты, которые представляют собой инъекции хорионического гонадотропина человека. Среди всех препаратов для стимуляции беременности они выделяются тем, что назначаются разово в определенной дозировке.
Укол можно делать после того, как на УЗИ будет видно, что фолликулы выросли до нужных размеров. Овуляция наступает ровно через сутки после укола гормона ХГЧ.
Дюфастон, Утрожестан
Эти препараты основаны на гормоне прогестерон, который отвечает за способность женщины зачать и выносить ребенка. Обычно их назначают только после того, как проведут все остальные манипуляции. Если от предыдущих действий результат положительный, то есть смысл назначения прогестерона. Решение об этом принимает врач. Подробнее о приеме Утрожестана при планировании беременности→
Возможные осложнения
Самое частое осложнение стимуляции яичников — синдром гиперстимуляции. Патология характеризуется образованием кист в яичниках с угрозой их разрыва, скоплением жидкости в брюшной полости. Кроме того, следствием стимуляции может стать внематочная беременность и многоплодная беременность.
Как правило, синдром гиперстимуляции яичников, развивающийся в ходе стимуляции овуляции в естественном цикле, характеризуется незначительными нарушениями и не требует специального медицинского вмешательства.
Группу риска составляют:
- молодые пациентки;
- больные синдромом Штейна-Левенталя;
- женщины с большим количеством фолликулов и высоким уровнем эстрадиола в крови;
- пациентки астенического телосложения.
В зависимости от степени выраженности изменений различают три формы синдрома гиперстимуляции яичников — легкую, среднюю и тяжелую. При легкой степени женщину беспокоят тошнота и расстройство стула. При средней степени в брюшной и грудной полости скапливается жидкость, диаметр яичников достигает 10 – 12 см.
Тяжелая степень проявляется скоплением большого количества жидкости в брюшной и грудной полостях, нарушением работы сердечно-сосудистой системы, тромбозами. Размер яичников превышает 12 см.
Чем опасна переношенная беременность?
Согласно исследованиям, переношенная беременность длится от 41 недели до 41 недели и 6 дней, а также 42 недели или больше. При такой беременности, у вашего ребенка может быть повышен риск проблем со здоровьем. Так, размер плода может быть значительно крупнее среднего при рождении (макросомия плода), что может увеличить риск оперативного вагинального вмешательства, не исключено, что плечо ребенка во время родов застрянет за тазовой костью, что повлечет за собой плечевую дистоцию.
Другой негативный синдром может быть связан с уменьшением жира под кожей, отсутствием сыровидной смазки на теле плода, уменьшением первичного волосяного покрова у ребенка и окрашиванием околоплодных вод, кожи и пуповины в зеленый цвет, за счет мекония — содержимого кишечника вашего ребенка. Также может наблюдаться низкий объем амниотической жидкости, которая может влиять на сердечный ритм вашего ребенка и сжимать пуповину во время схваток.

Переношенная беременность также может представлять следующие осложнения при родах:
- повышенные вагинальные выделения;
- более болезненные схватки с более короткими промежутками;
- инфекционное заболевание;
- послеродовое кровотечение и т.д.
Где можно провести стимуляцию яичников
Лечащий врач детально расскажет о том, что такое стимуляция яичников, как она проходит и подберет наиболее эффективный протокол. Он же посчитает точную стоимость услуги. Чтобы записаться на прием, достаточно позвонить по указанному на сайте номеру телефона или заполнить электронную анкету.
Медицинский предлагает свои услуги парам, пытающимся забеременеть. Учреждение оснащено всем необходимым диагностическим оборудованием, что позволяет пройти полное обследование и разработать наиболее эффективную лечебную тактику. Медицинский персонал имеет большой опыт в лечении бесплодия, что подтверждают статистические данные клиники.
Отзывы об эффективности процедуры и применяемых препаратах
Отзывы о стимуляции яичников и применяемых препаратах подтверждают, что этот метод работает. У каждой женщины своя история, поэтому каждый случай уникален и не похож на другой. Препараты, их дозировку и сочетание должен подбирать грамотный врач. Потрудитесь найти хорошего специалиста, и результат не заставит себя ждать.
Препарат ХГЧ был назначен для индукции овуляции в схеме стимуляции овуляции (применялись Прогинова, Дивигель, Клостилбегит, Дюфастон). По УЗИ отслеживался доминантный фолликул и при достижении его 20 мм ставился укол ХГЧ 8 тыс. ед. После укола, как по инструкции через 24 часа произошла овуляция. Ощущения мои были не из приятных, как будто в области яичников свинцовые шарики. Но несмотря на неприятные ощущения мы с мужем этот момент не упустили и долгожданная беременность наступила) Затем этим же препаратом была поддержка 1,5 тыс. ед. три раза через 48 часов, плюс Дюфастон 600 мг в сутки.
ZenaZ
https://otzovik.com/review_1523744.html
Гонал-Ф помогает получить нужный результат. Овуляция приходит. Стоимость препарата составляет примерно от 1200 до 1500 рублей за одну упаковку. Таких уколов потребуется больше 10 шт. Всё зависит от дозы и количества дней самой стимуляции. Например, на мои 10 дней стимуляции ушло 20 уколов. Но при такой стимуляции, может возникнуть такая проблема, как гиперстимуляция яичников. Это очень тяжело переносится, но проходит в течение 2–5 недель, всё зависит от степени тяжести. Лично меня эта проблема обошла стороной и, как я считаю, это уже заслуга моего врача.
tanyusik
https://otzovik.com/review_1286518.html
Клостилбегит для меня оказался прекрасным препаратом, который позволил мне так быстро и без лишних затрат стать мамой. Могу его назвать суперэффективным для себя.
красота в простоте
https://irecommend.ru/content/ne-udaetsya-zaberemenet-stimulyatsiya-klostilbegitom-pomozhet-rasskazhu-podrobno-kak-u-menya?expand-all-comments
В циклы приёма «Клостилбегита» я не забеременела, хотя овуляция была. Но вот на следующий цикл после отмены препарата — во мне появилась маленькая жизнь! Лёжа в последующем «на сохранении», поговорив с врачами и другими беременными, я узнала, что частенько полноценная овуляция происходит самостоятельно в течение 1–3-4 циклов после отмены Клостилбегита. То есть работа яичников стимулируется не только в цикл приёма, но и некоторое время после завершения приёма. У меня и подруга через годик также забеременела!
ASO
https://otzovik.com/review_1163065.html
С гормонами у меня дела обстояли плохо. Уровень эстрогенов был низким и не давал нарастить «добротный» эндометрий. Прогестерон был почти на нуле. Это всегда вызывало проблемы с менструациями. Схема стимуляции для меня была следующей. В первой фазе цикла я применяла Дивигель. Препарат представлял собой гель в дозированных пакетиках, которым я ежедневно должна была мазать живот. От него эндометрий хорошо рос и готовил почву для будущей беременности. Также был назначен Клостилбегит на три месяца с постепенным увеличением дозировки. В течение цикла я проводила 2–3 раза фолликулометрию (частота зависит от рекомендаций врача УЗИ). Во второй фазе цикла я принимала Дюфастон. Он искусственно поднимал уровень прогестерона в моём организме, чтобы сохранить беременность. Сначала был назначен Утрожестан вагинально. Но в силу того, что работала я по железнодорожному графику, принимать горизонтальное положение после приёма препарата на ночь не было возможности. Врач разрешил принимать Утрожестан перорально. Примерно через 15–20 минут после приёма состояние напоминало сильнейшее опьянение. Впоследствии заменили на Дюфастон. В первый же цикл беременность наступила.
Факторы, препятствующие беременности
Почему не получилось забеременеть в день овуляции? Если у женщины постоянный менструальный цикл, то она может без труда рассчитать время ее наступления. Беременность в таком случае может наступить быстро. В некоторых случаях виновником отсутствия зачатия выступает мужчина, хотя он полностью может быть уверен в своем здоровье и отказывается идти к врачу на обследование.
Часто пара не может родить ребенка из-за следующих причин, возникающих у мужчины:
- Пониженная концентрация или слабая активность сперматозоидов. При наличии такого диагноза зачать ребенка просто невозможно. Мужчине необходимо пройти обследование, сделать спермограмму и отказаться от сексуальных отношений за неделю до предполагаемого оплодотворения. Такие действия способны повысить качество мужских клеток и привести к быстрому зачатию.
- Болезни, передаваемые половым путем (гонорея, сифилис) могут препятствовать наступлению беременности у женщины.
- Недостаточное количество активных мужских клеток, которые погибают раньше, чем попадают в матку.
- Варикоцеле. В некоторых случаях мужчина совершенно не подозревает о таком диагнозе, потому что чувствует себя полностью здоровым. А женщина не может зачать из-за расширенного семенного канала у мужчины. В этом случае повышается температура в яичках, что отрицательно влияет на сперматозоиды.

Почему в овуляцию не получилось забеременеть? Выявить причины, которые препятствуют наступлению зачатия, можно в случае полного обследования организма женщины и мужчины.